 Кардиомиопатии (КМП) — группа болезней сердечной мускулы неведомой этиологии, не связанных с коронарной заболеванием, системной либо легочной гипертензией, прирожденными либо обретенными пороками сердца.
Кардиомиопатии (КМП) — группа болезней сердечной мускулы неведомой этиологии, не связанных с коронарной заболеванием, системной либо легочной гипертензией, прирожденными либо обретенными пороками сердца.
В первый раз КМП были описаны в 1957 году Brigden, как некоронарогенные заболевания миокарда. 1-ая систематизация КМП была предложена J. Goodwin (1961), который выделил, исходя из особенностей структурных и многофункциональных конфигураций миокарда, три формы этого заболевания: застойную, обструктивную, и констриктивную. Классификация J.Goodwin легла в базу систематизации КМП, которая была принята ВОЗ в 1980 году. Она предугадывала разделение их на дилатационную, гипертрофическую и рестриктивную.
За прошедшее с 1980 года время благодаря скоплению познаний об этиологии и патогенезе КМП грань меж ними и специфичными болезнями миокарда стали стираться. Так в 1996 году рабочая группа профессионалов ВОЗ и интернационального общества кардиологов произвела пересмотр вопросов номенклатуры и систематизации КМП. В согласовании с этим, КМП — это заболевания миокарда, связанные с нарушением функции сердца. Зависимо от ведущего патофизиологического механизма они разделяются на 4 формы: дилятационную, гипертрофическую, рестриктивную и аритмогенную правожелудочковую. (P. Richardson с соавт., 1996).
Согласно советам ВОЗ 1996, для обозначения поражений миокарда с известной этиологией и патогенезом либо являющися частью системных болезней, следует использовать термин «специальные КМП». К специфичным КМП относят ишемическую, клапанную, гипертензивную, воспалительную, метаболическую, спиртную как личный случай токсической, послеродовую и КМП при системных и нейромышечных заболеваниях.
Ишемическая КМП имеет все признаки дилатационной и характеризуется значимым нарушением сократительной возможности миокарда, степень которой не соответствует относительно маленький выраженности стенозирующего коронарного атеросклероза и ишемического повреждения миокарда. Подобно этому, при клапанной КМП глубина нефункциональности сердечной мускулы существенно превосходит выраженность гемодинамической перегрузки сердца. Гипертензивная КМП осложняется гипертрофией левого желудочка в купе с признаками сердечной дефицитности, аналогичным таким при дилатационной либо рестриктивной КМП. Воспалительная КМП представляет собой миокардит, сопровождающийся нефункциональностью сердца. Различают заразную, аутоиммунную и идиопатическую формы этого заболевания.
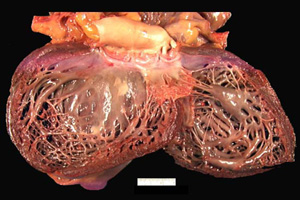
Одной из более всераспространенных КМП является дилатационная КМП (ДКМП). По определению ВОЗ (1996) она характеризуется дилатацией и нарушением сократимости левого желудочка либо обоих желудочков и содержит в себе последующие варианты: идиопатическую, семейную(генетическую), вирусную и(либо) иммунную, спиртную либо другую токсическую, также связанную с болезнью сердца известной предпосылки либо системными заболеваниями, при которых степень нефункциональности миокарда не соответствует выраженности его гемодинамической перегрузки либо коронарной заболевания, а гистологические конфигурации в миокарде неспецифичны.
ДКМП встречается в большинстве государств мира и в связи с высочайшей летальностью в текущее время является главным показанием к трансплантации сердца. Так, исключительно в США от ДКМП раз в год гибнет более 9 тыщ человек.
В текущее время понятно несколько причинных, либо предрасполагающих, причин. К ним относятся вирусная зараза, беременность и роды, наследная расположенность, токсические причины, алиментарный недостаток микро- и макроэлементов, витаминов и, может быть, неких других веществ. Роль ни оного из их в появлении заболевания не может считаться доказанной и, возможно, неодинакова.
В последние годы наибольшее распространение получило представление о вирусной этиологии ДКМП, которая рассматривается как финал вирусного миокардита, приемущественно энтеровирусного. Заподозрить связь ДКМП с вирусной заразой позволяют бессчетные клинические наблюдения, согласно которым вирусоподобное болезнь с лихорадкой предшествует возникновению симптомов поражения миокарда в 20-50% случаев (Ю.И. Новиков, 1998; V. Fuster с соавт., 1987 и др.). Косвенным подтверждением этой связи может служить завышенная частота выявления в крови таких нездоровых нейтрализующих и комплементсвязывающих антител к кардиотропным вирусам, в большей степени энтеровирусам Коксаки группы В. Персистенция энтеровирусов в миокарде нездоровых ДКМП при отсутствии морфологических признаков воспаления, по-видимому, обоснована образованием мутантов, утративших способность к ресинтезу структурных белков и репликации, может быть, в итоге конфигурации специфики РНК-полимеразы. Это, также бесследное исчезновение вирусов после инфицирования сердечной мускулы, частично разъясняет невозможность выделения вирусов из биопсийного материала. Не считая того, трудности проведения эндомиокардиальной биопсии, недостоверность ее результатов ограничивают способности диагностики ранешних стадий воспалительного процесса. В этих целях используют исследование с галлием 67, потому что он активно захватывается лимфоцитами в миокарде.
В развитии ДКМП играет роль и наследная расположенность. По данным более больших исследовательских работ, частота семейных форм ДКМП составляет 20-25% (V. Michels с соавт, 1992). Единственным вариантом домашней ДКМП, для которого идентифицирован ген, ответственный за появление заболевания, является сцепленная с Х-хромосомой ДКМП. Болезнь передается через дам по доминантному либо рецессивному типам и характеризуется ранешным (в подростковом возрасте) появлением и резвым прогрессированием у парней гомозигот и поболее поздним началом и замедленным прогрессированием у женщин-гетерозигот.
О вероятном участии токсических причин в появлении ДКМП свидетельствует поражение миокарда у части нездоровых при продолжительном приеме огромных доз противоопухолевых препаратов, а именно, адриамицина, который, связываясь с кардиомиоцитами, оказывает токсическое действие и косвенно увеличивает активность симпатической нервной системы. Отлично понятно так называемое пивное сердечко, связанное с лишним поступлением в организм хлорида кобальта, который в свою очередь подавляет поглощение кислорода митохондриями кардиомиоцитов. Получены данные о повышении уровня кадмия, меди в крови нездоровых ДКМП. Алкоголь также оказывает кардиодепрессивный эффект. В опыте отмечено существенное подавление захвата ионов кальция митохондриями, по-видимому, в итоге подавления кальций-зависимой-АТФ-азы. Высказывается предположение, что постоянный прием этилового спирта, даже в ограниченных количествах, ведет к понижению резистентности миокарда к другим повреждающим факторам либо ухудшает его субклиническую патологию.
Так же отводится определенная роль и дефицитности поступления в организм разных веществ, а именно, карнитина, который играет кофактора в системе транспортировки жирных кислот через мембрану кардиомиоцитов; таурина, тиамина. Огромное значение имеет описание Кешенской заболевания — приобретенной эндемической кардиомиопатии, открытой в 1953 году в одной из провинций Китая, и связанной с недостатком селена.
Большая роль в патогенезе ДКМП отводится, исходя из вирусной теории ее этиологии, аутоиммунным механизмам. Специальные антикардиальные антитела являются ранешними маркерами ДКМП, и их отсутствие у таких нездоровых может указать на долгое доклиническое течение заболевания. Антимиозиновые антитела обнаруживаются у 25-46% нездоровых вирусным миокардитом и ДКМП. Так же у нездоровых ДКМП и вирусным миокардитом в 30-40% случаев обнаруживают антитела к адениннуклеотидному транслокатору внутренней мембраны митохондрий, осуществляющему перенос АТФ и АДФ меж цитоплазмой кардиомиоцитов и матриксом этих органелл. Очередной группой антител являются антитела к — адренорецепторам, которые обнаруживаются у 30-40% нездоровых ДКМП и только у 12-15% нездоровых ИБС и пороками сердца, Есть определенные основания считать, что развитию и прогрессированию аутоиммунных реакций при ДКМП может содействовать нарушение иммунорегуляторной функции Т-лимфоцитов с угнетением их супрессорной и активацией хелперной активности. К развитию органоспецифических аутоиммунных реакций предрасполагает и гиперпродукция интерлейкина-2. По данным генетических исследовательских работ у нездоровых ДКМП почаще встречается антиген ДR4 системы HLA. Для разъяснения прогрессирующего нрава смерти кардиомиоцитов у нездоровых ДКМП в последние годы высказано предположение о развитии апоптоза кардиомиоцитов. К числу стимулов, вызывающих «растормаживание» генов апоптоза и программируемую смерть кардиомиоцитов, относятся ангиотензин, — агонисты, фактор некроза опухолей и окись азота.
Для ДКМП типично существенное ухудшение насосной функции сердца, характеризующееся уменьшением сердечного выброса, увеличением давления в полостях сердца и их дилатацией. В базе этого лежит понижение сократительной активности сердечной мускулы и нарушение диастолического заполнения желудочков вследствие ухудшения расслабления и увеличения эластической жесткости миокарда, также несостоятельность компенсаторных устройств Франка-Старлинга, инотропной стимуляции и гипертрофии. Дилатация желудочков приводит к развитию относительной дефицитности атриовентрикулярных клапанов, что сопровождается уменьшением действенного сердечного выброса и усугублением неадекватной гипертрофии миокарда степени дилатации.

 Март 7th, 2013
Март 7th, 2013  admin
admin  Опубликовано в рубрике
Опубликовано в рубрике